癌症治疗是场拉锯战!超90%的患者死于复发转移,细胞疗法助力"重建免疫系统"
癌症肿瘤为什么会转移,肿瘤转移的原因和途径有哪些,细胞免疫疗法助力重建免疫系统对抗肿瘤复发转移
对于癌症患者来说,最冲击心理防线的两句话,一句是“你患癌了。”另外一句就是“你的癌症复发(或转移)了”。的确,经过了手术、放疗、化疗、靶向、免疫等等一连串艰辛治疗后,不少患者以为自己的病情已经治愈了。癌症的复发对患者的心理生理打击都巨大,这意味着抗癌这条路并不好走,布满荆棘,是一场要打的拉锯战。
严峻的事实摆在癌友们的面前,虽然不是所有癌症患者术后都会复发,但临床上出现复发情况的人的确不少。据中国医学科学院肿瘤攻关组专家指出:癌症患者在治疗结束出院后的1~3年内正是复发、转移的高危期,少部分患者发生在根治后3~5年。超90%的癌症患者死因竟是复发转移!

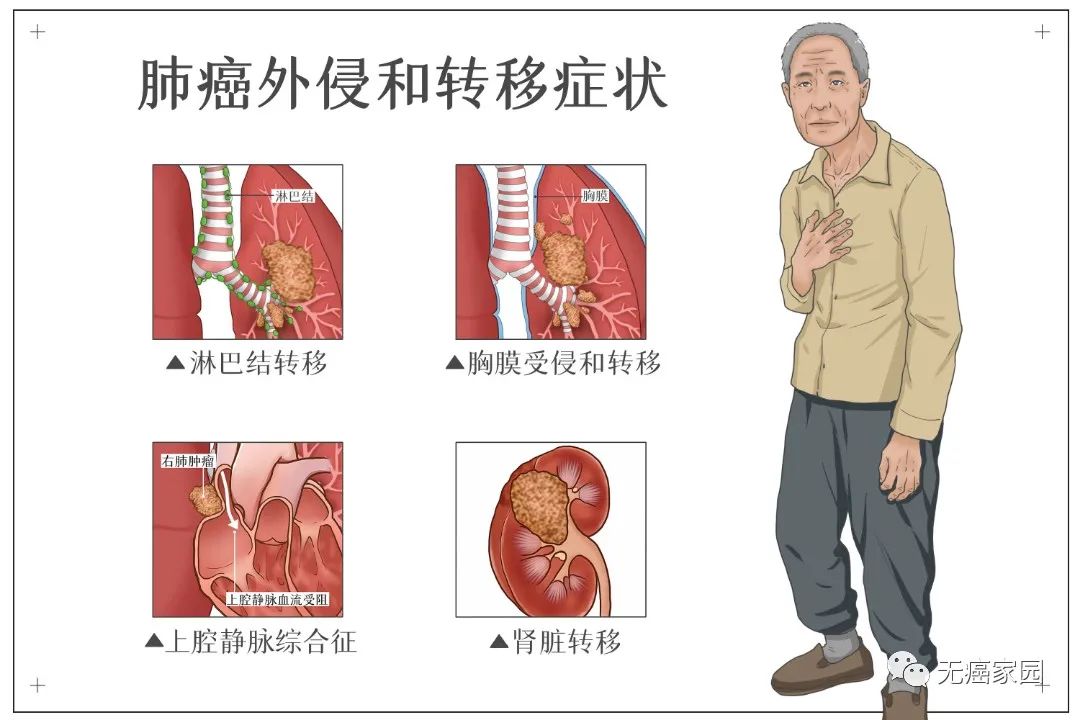
以肺癌为例,其外侵和转移症状如图(图源摄图网)中国工程院院士肝癌专家汤钊猷更是明确指出,攻克癌症的两个具体目标,一是怎样才能不患癌,就是预防癌症;二是万一患癌后,能否使癌症不转移。他还强调癌症攻坚战要从防治癌症的复发和转移开始。
癌症转移有哪些原因,又包括哪些途径
癌症的复发转移是多方面的原因所导致的,主要是癌症本身的特性造成的,但也有其他原因:
01、癌症本身的特性
癌症的主要特点就是肿瘤生长、发展速度比较快,会出现全身的扩散和转移。例如,无法完全地切除肿瘤,或切除肿瘤的难度较大,因而会给术后复发埋下隐患。有些癌种的特征就是高复发,如某些肉瘤,即使手术切除多次,仍会出现局部复发。
02、癌症体质未改变
如果将癌症比作种子,我们的身体就好比土壤,种子的生长与土壤息息相关。对于某些曾患癌的人来说,尽管曾经通过各种治疗手段将癌消灭了,但实际上患者体内依然残存看不见的微小病灶,若不对自身进行体质调节及免疫调节,那么患者的癌症体质仍旧存在,癌细胞仍旧会卷土重来。
03、治疗不彻底或不经过规范化治疗
01)治疗不彻底
手术只能切除成形的原发灶,放化疗可杀死局部成年癌细胞,对于低分化的幼年癌细胞作用低下。当人体的免疫力低下,幼年癌细胞会从休眠状态复苏,加快生长形成新的成年细胞。
02)未经过规范化治疗
患者在诊断不明确的情况下直接治疗或误诊;患者接受的治疗质量较差或接受的不是正规有效的治疗;患者不配合治疗,导致未接受完成的放疗/化疗等。
04、免疫力低下
肿瘤患者的免疫功能本身处于失常状态,而手术,放疗,化疗会对人体的免疫功能造成一定损伤,在临床治疗后,尽快调整免疫功能是预防复发转移的重中之重。
肿瘤转移的途径则主要有四个方面:
●局部扩散——不断浸润周围组织,称为恶性肿瘤直接蔓延;
●淋巴管渗透——局部淋巴管至整段淋巴管转移;
●血行转移——随血流向血流丰实的组织器官转移;
●腔道种植——肿瘤细胞与胸腹、脊髓腔种植其下部转移。
其中以淋巴管渗透和血行转移最多见。
免疫治疗是预防癌症复发的可靠保证,细胞疗法助力重建免疫系统
不同于手术(切除病灶)、化疗(对微转移有效)、放疗(局部有效改善)不同的是,免疫治疗被称为癌症的“第四种疗法”,作为一种新型疗法,它针对的不是癌细胞和肿瘤组织,而是人体自身的免疫系统,通过增强、激活癌症患者免疫系统,依靠自身免疫机能杀灭癌细胞和癌组织。因此理论上对所有癌症类型都有临床效果。
目前临床研究也证实,癌症治疗一半靠药力,一半靠自身免疫力。若身体虚弱,免疫力低下,药物再好也无法发挥疗效;反之,免疫正常就易于治病。
此外,肿瘤放化疗期间通过免疫疗法调节免疫系统恢复平衡,激活、修复受损的免疫细胞,促进分泌免疫因子,重塑免疫防线,恢复免疫监视功能,能够有效遏制肿瘤细胞的增生,也可有效抵御各种毒副作用。这也是为何有些癌症分期较晚的患者在手术后采用辅助化疗配合细胞免疫治疗,不仅能杀灭潜伏在身体内残余的癌细胞,还能起到防止复发及转移的目的。
如果说20世纪是药物治疗时代,那么21世纪就是细胞治疗的时代!
——美国生物学家乔治戴利
细胞免疫疗法是免疫治疗的一种,通过直接分离我们自己的免疫细胞并简单地扩展其数量,或者对我们的免疫细胞进行基因改造(通过基因疗法)以增强其抗癌能力。
今天,无癌家园小编查阅国内外相关文献整理出以下细胞免疫疗法预防复发的相关研究,以供各位癌友们参考。
树突状细胞(DC)疫苗
树突状细胞(dendritic cell,DC)是目前人体已知的功能最强大的抗原提呈细胞(APC)。最大的特点是能够刺激初始T细胞进行增殖。因此,DC是机体免疫应答的始动者,在免疫应答的诱导中具有独特的地位。树突细胞在体内充分激活T细胞,促进T细胞对肿瘤的清除,树突细胞还能促进T细胞富集,增强对T细胞激活。
对于中远期预防肿瘤复发,除了加强体质、定期检测、中医药调养等,树突状细胞疫苗也将是一个新的有效预防措施。目前,国内外已经竞相开展临床试验,美国FDA更是于2011年首次获批用于预防治疗前列腺癌的疫苗上市——Provenge(sipuleucel-T)。这充分证明了树突细胞疫苗预防肿瘤复发,特别是实体肿瘤的科学性与有效性。
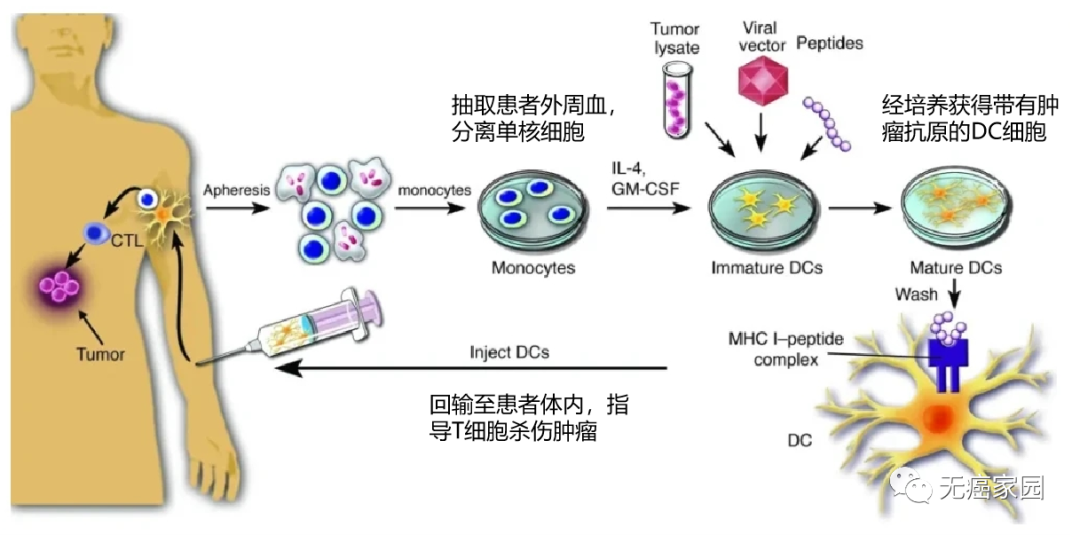
此外,德国、日本也有树突细胞疫苗用于临床辅助治疗多种癌症,如肺癌、肝癌、肾癌、乳腺癌、皮肤癌等。想寻求国内外治疗新技术帮助的患者可以先将病历提交至无癌家园医学部进行初步评估。
01、权威证实:预防癌症复发新方法,制造大量树突状细胞
由西奈山的研究人员发表在2018年8月的《Cell Reports》杂志上的一项研究结果中有了惊人的发现。科学家首次找到了一种方法,可以制造大量的免疫细胞,帮助预防癌症的复发。

此次研究癌症疫苗的目的其实是刺激免疫系统将癌细胞识别为外来细胞并攻击它们。达到这种目的的一种方法便是操纵树突细胞——免疫系统行为的协调者。树突细胞(Dendritic Cell,DC)是目前所知的功能最强的专职抗原递呈细胞,因其成熟时伸出许多树状突起而得名。
这一发现尤为重要,因为树突细胞并不局限于一种类型的癌症,可以攻击所有类型的癌症,而且副作用非常有限。
研究人员在实验室中发现了大规模培养免疫细胞的方法,即所谓的树突细胞疫苗,来研究它们在高度精细的癌症疫苗中的潜在用途,以防止患者癌症复发。
树突细胞疫苗的特点
预防、治疗癌症转移与复发是树突细胞疫苗最大的特点,预防包括前列腺癌、肺癌、食管癌、乳腺癌、肝癌、大肠癌、胃癌、鼻咽癌、卵巢癌、胰腺癌、子宫颈癌、淋巴瘤等多种恶性肿瘤及病变。
无癌家园专家表示:树突细胞疫苗是属于防治结合型疫苗,该疫苗不仅能够有效地预防病毒对人体的侵袭,更能够在发病之后,起到及时、有效、规范的治疗作用。
02、众多病例力证DC疫苗缩小病灶和延长生存期双重作用
众多临床研究表明,即使在标准治疗失败的情况下,采用树突细胞疫苗治疗,结肠癌、肺癌、胰腺癌、前列腺癌、乳腺癌和卵巢癌的预期寿命和长期存活率均有所延长。无癌家园小编为了继续力证树突细胞疫苗的疗效查阅了国外网站,举例一些临床案例分析供癌友们参考。
01)案例:89岁女性左肺癌放疗后转移性右肺癌
一名右侧肺癌患者(放射治疗后从左肺转移)被给予多价树突细胞疫苗和活化的自然杀伤(NK)细胞治疗,癌症完全消失,肿瘤标志物也恢复正常。
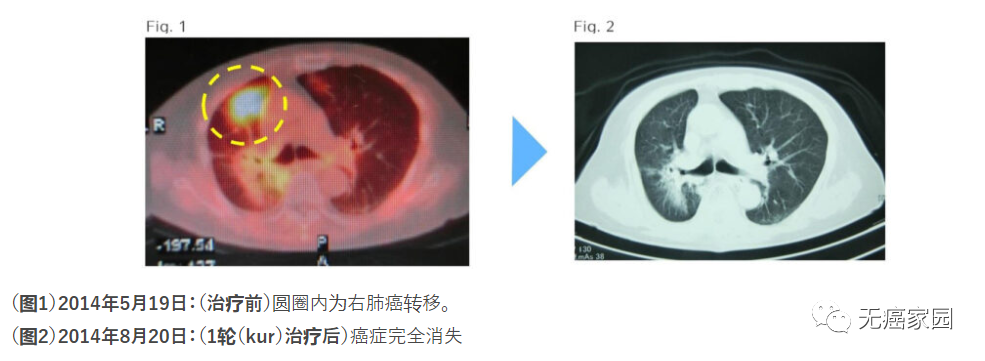
●治疗流程
收集大约25毫升的静脉血。细胞疗法在14天内单独创建,多价树突状细胞疫苗通过皮内注射给药,激活的NK细胞在30分钟内静脉内输注。此过程重复5次已完成1轮治疗。
●副作用
在极少数情况下,强烈的免疫反应可能会在给药后数小时内引起 37~38˚C的发烧,或者注射部位可能会变红和肿胀。在这种情况下,没有副作用。
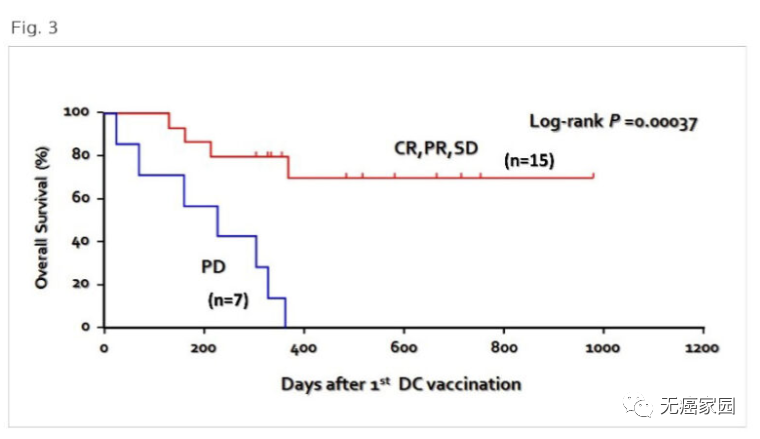
02)标准治疗失败的晚期肺癌患者的长期生存率和临床疗效
给予22例标准治疗失败的晚期肺癌患者多价树突状细胞疫苗时,约 68%的患者对疫苗有反应,长期存活率超过 900 天。即使对疫苗反应不充分的人,300天以上的存活率约为32%,证实了树突细胞疫苗能够延长生存期的效果。
03)免疫疗法可以与手术、化学疗法和放射疗法结合使用
根据患者的意愿和病情,免疫疗法可以在标准治疗之前、之后或同时使用。细胞免疫疗法不仅可以增强免疫系统的强度,还具有提高生活质量(QOL)的作用,因此可以减少化学疗法和放射疗法的副作用。此外,在标准治疗后进行可作为预防癌症转移和复发的有效措施。
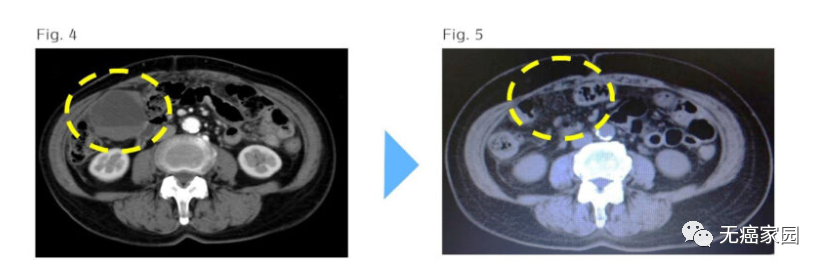
(图4)2015 年 5 月 25 日:1 轮治疗后的腹部CT
在患者手术后继续化疗的同时,给予1轮多价树突状细胞疫苗和活化的NK细胞。肿块明显变小,血液检测数据也有所改善。
(图5)2016年7月21日:完成所有治疗后腹部CT又增加了三轮化疗
PET-CT显示残留肿块,但未观察到癌细胞的代谢活动。此后,通过手术切除残留肿瘤,确认癌症完全消失。
●治疗流程
收集大约25毫升的静脉血。细胞疗法在14天内单独创建,多价树突状细胞疫苗通过皮内注射给药,激活的NK细胞在30分钟内静脉内输注。此过程重复5次以完成1轮治疗。
●副作用
在极少数情况下,强烈的免疫反应可能会在给药后数小时内引起 37~38˚C 的发烧,或者注射部位可能会变红和肿胀。在这种情况下,没有副作用。
03、多款治疗性癌症疫苗已问世,晚期患者开启长生存模式
自从2010年,除了FDA批准首个树突状细胞疫苗Provenge(sipuleucel-T)用于治疗难治性前列腺癌以外,树突细胞疫苗在各大癌种中均取得了不俗的疗效,如脑瘤—DCVax-L疫苗、黑色素瘤—TLPLDC疫苗、肾癌—ilixadencel疫苗、新诊断的胶质母细胞瘤—AV-GBM-1疫苗、肺癌—CCL21-树突疫苗、乳腺癌-Her2脉冲树突细胞疫苗等,小编就不在此一一赘述。
想寻求国内外治疗新技术帮助的患者可以先将病历提交至无癌家园医学部进行初步评估。相信未来随着更多临床研究实验的开展跟进,癌症疫苗将会在癌症治疗方面发挥重要作用,离我们让肿瘤君滚蛋的梦想也就越来越近。
自然杀伤细胞(NK)疗法
NK细胞是人体第三类淋巴细胞,又被誉为天然免疫的核心细胞,约占淋巴细胞循环数的5%~15%,是对抗癌细胞的天生战士。其表面缺少T细胞和B细胞的特异性标志如TCR和Smlg,曾称为裸细胞。NK细胞最厉害的地方是,不需要抗原递呈过程,不用别人通风报信,就可以直接、快速将外来异物(病毒细菌感染细胞、癌细胞、衰老细胞等)就地正法。
在面对癌细胞时,NK细胞不需要其他细胞的激活与刺激,便能直接识别并杀死癌细胞,因此,也被称为人体抗癌第一道防线。
如果将人体当成一场“战疫”的缩影,那么当面对病毒或癌细胞攻击时,我们的社会也会启动“免疫反应”,成千上万的医务工作者奔赴疫情严重地区。若要用人体的一种免疫细胞来形容医务工作者的话,很容易会联想到人体内先天性免疫系统的自然杀伤细胞(NK)细胞。
自然杀伤细胞(黄色)攻击癌细胞(来源:科学之眼)
01、客观缓解率翻倍,NK细胞疗法助力PD-1如虎添翼
在之前无癌家园的报道中,小编其实就提起过我国的学者第一次采用PD-1抑制剂联合NK细胞疗法用于晚期非小细胞肺癌的最新临床试验!
由广东省蛋白质组学重点实验室姜勇教授团队开展的这项最新研究,惊讶地发现,PD-1抑制剂在临床治疗中对非小细胞肺癌具有活性,并且发现除了T细胞外,NK细胞不仅同样能够表达PD-L1蛋白,而且还具有延长晚期非小细胞肺癌患者生存期的潜力。

此项研究在2020年2月6日发表于国际顶级期刊《The Journal of Clinical Investigation》杂志上,其目的在于调查派姆单抗联合同种异体NK细胞在先前接受过治疗的晚期非小细胞肺癌患者中的安全性和有效性。
【临床试验结果】
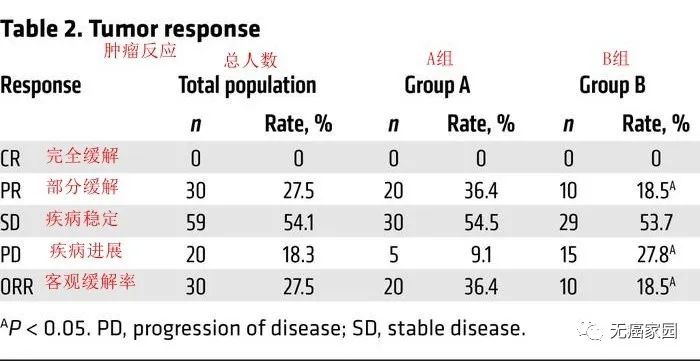
1、肿瘤反应
通过放射学评估客观缓解率,并根据实体肿瘤缓解评估标准(RECIST)指南进行判断,所选患者的客观缓解率为27.5%,联合治疗组的客观缓解率为36.5%,明显优于单用派姆单抗组的18.5%。这表明,派姆单抗联合NK细胞疗法的治疗效果是单纯采用派姆单抗治疗近1倍。此外,联合治疗组患者在采用派姆单抗联合NK细胞治疗后,肿瘤最大横向直径(MTD)显著缩短。
2、总生存期
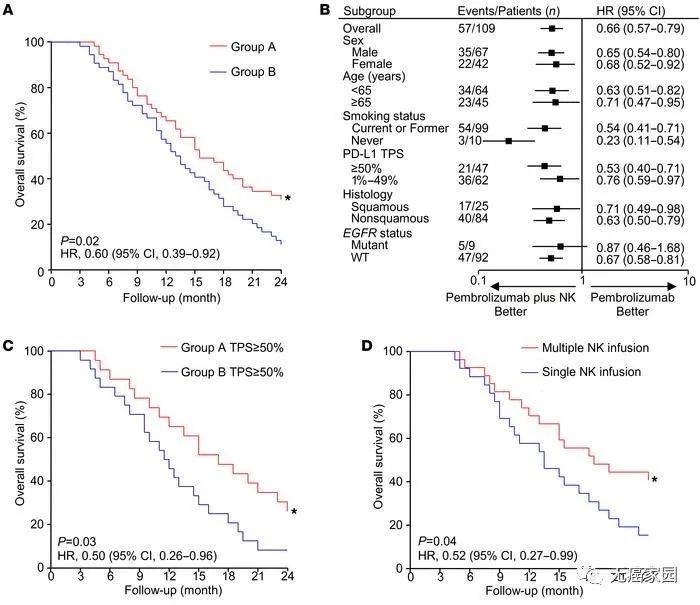
在数据截止时,联合治疗组患者的平均总生存(OS)为15.5个月(图A),比单用派姆单抗组患者更长。在所分析的所有亚组中均一致观察到联合治疗组患者接受联合治疗的益处(图B)。在PD-L1 肿瘤比例评分(TPS)为50%或更高的患者中,联合治疗组患者的中位OS为17.0个月,比单用派姆单抗组患者的中位OS更长(图C)。此外,接受多疗程NK细胞输注的患者的中位OS明显长于仅接受单疗程NK细胞输注的患者(图D)。
3、无进展生存期
联合治疗组患者的中位无进展生存期(PFS)为6.5个月(图A),优于单用派姆单抗组患者。在所分析的所有亚组中,都始终观察到联合治疗组患者接受联合治疗的益处(图B)。PD-L1 TPS为50%或更高的联合治疗组患者的中位PFS为7.0个月,比相应的单用派姆单抗组患者更长(图C)。但是,研究未能检测到接受单次NK细胞输注的患者与接受多次NK细胞输注的患者之间的中位PFS差异(图D)。
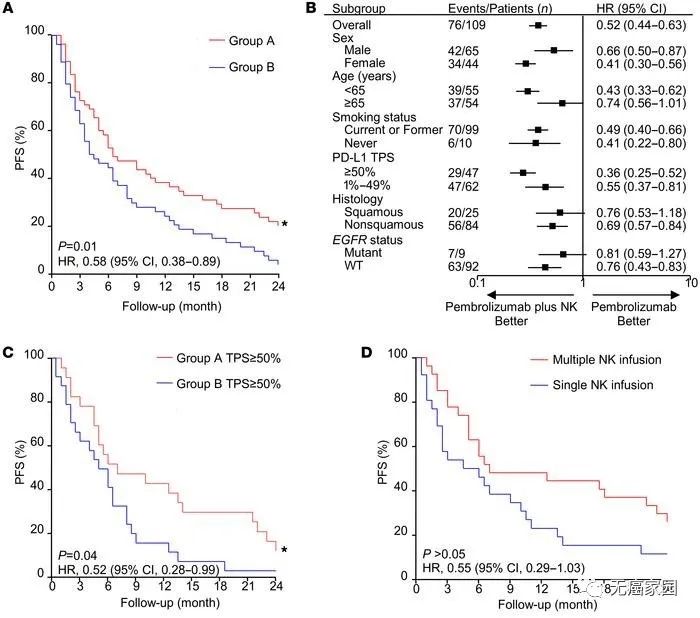
4、安全性
此外,在整个试验过程中,治疗耐受性良好。研究者先前的试验证实NK细胞输注没有严重的副作用,因此不良反应应归于派姆单抗所致,但不良事件均可控,对症治疗后所有症状均缓解。
经过几十年的临床研究,世界上已经实现了既增强了NK细胞活性,又成功增加了NK细胞的数量,完成了NK细胞回输体内对抗癌细胞必备的两项基本要求。目前,无论是中国、日本还是美国,NK细胞培养技术都已经非常成熟。国内患者若有意向采用NK疗法辅助治疗可以咨询医学部了解详细情况。
延伸阅读:CAR-NK疗法
近两年来,除了CAR-T疗法备受万众瞩目外,另外一种新的癌症细胞疗法——自然杀伤(NK)细胞疗法也逐渐受到关注。研究人员说,NK细胞作为一种细胞抗癌疗法更具潜力,它可能会更安全、更便宜、更快速。
CAR-T细胞疗法取得的成功激发了人们对用CAR基因修饰NK细胞来增强其杀肿瘤能力的热情。
CAR-NK就是利用基因工程给NK细胞加入一个能识别肿瘤细胞,并且同时激活NK细胞杀死肿瘤细胞的嵌合抗体。嵌合抗原受体能显著提高NK细胞疗效特异性。这个思路和CAR-T的构建类似:CAR包括胞外的识别结构域(如scFv)识别肿瘤特异性抗原;一个跨膜结构域,和一个胞内信号结构域(CD3ζ 链)可以诱导NK细胞的活化。
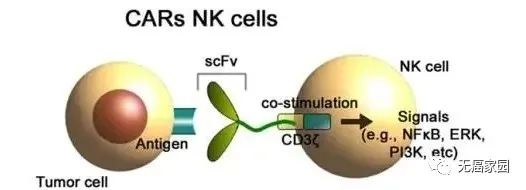
图为构建CAR-NK细胞免疫疗法的过程
CAR-NK细胞比CAR-T细胞具有多个优势
01、与CAR-T细胞不同,CAR-NK细胞保留了通过其天然受体识别和靶向肿瘤细胞的内在能力,从而通过CAR-NK靶向治疗时,肿瘤细胞能够逃脱杀伤的可能性降低。
02、CAR-NK细胞在数天至数周内不会发生免疫排斥反应。因此,它们在许多CAR-T临床试验中均未表现出相同的安全问题,例如没有细胞因子释放综合征的困扰。
03、NK细胞不需要严格的HLA匹配,并且没有引起移植物抗宿主病的潜力,这却是CAR-T细胞免疫疗法一种重要的风险。
CTL(细胞毒性T淋巴细胞)疗法
对于广大的无法手术的晚期癌症患者,什么细胞疗法可以作为辅助治疗呢?
近年来,针对这部分患者,研究者们一直在研发新的免疫治疗方案,其中就有CTL(cytotoxic T lymphocytes)技术,即细胞毒性T淋巴细胞。该技术主要是利用癌细胞特有的、正常细胞上没有或者含量很低的蛋白质做诱饵,把外周血中那“万里挑一”的真正能抗癌的淋巴细胞,挑选出来,然后在体外进一步改良和扩增,然后回输给患者。
MTCA-CTL免疫疗法是国内推出的新一代生物免疫治疗模式。在保证非MHC限制性杀伤性NK-T细胞扩增的同时,定向扩增HC限制性的CD8+特异性CTL细胞,使其在细胞产品中的比率可达到60%~70%。这种杀伤细胞的共同作用,使杀伤肿瘤细胞的效率更高。
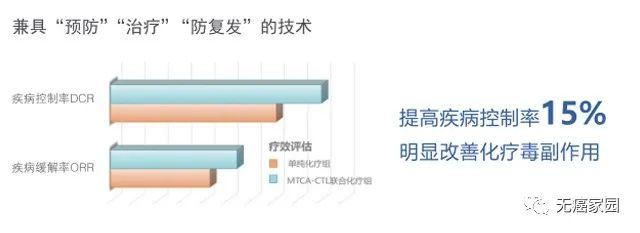
目前正在中国医学科学院肿瘤医院进行二期临床试验的多靶点复合抗原肽生物免疫治疗技术,是第五代也是全新一代细胞免疫治疗技术,可优化DC(树突细胞)活化方法,以增强免疫细胞对肿瘤细胞的杀伤作用,目前已取得很好的临床效果,相信将真正的让癌症患者受益。
【主要适用于实体肿瘤】头颈部肿瘤、食道癌、肺癌、胃癌、乳腺癌、肝癌、膜腺癌、结亘肠癌、卵巢癌、子宫癌、彗癌、前列腺癌、恶性黑色素瘤、肉瘤、部分恶性淋巴瘤。
若经济条件允许且想咨询MTCA-CTL疗法可联系无癌家园医学部,详细评估病情。
复合免疫细胞疗法
此项技术同时将γδT细胞、NK细胞、NKT细胞、杀伤性T细胞、树突状细胞和辅助性T细胞等6种细胞进行活性化,把1000万到2000万个的细胞增殖到20~50亿个,然后将其注入患者体内。将如此重要的免疫细胞同时进行培养,与单独治疗相比大大的提高了治疗的效果。
除部分白血病、恶性淋巴瘤以外,可用于多数癌症的治疗,在难以医治的癌症类型及中晚期癌症中有很好的效果。
此外,复合免疫细胞对于提高免疫力、强身健体也起到很大的帮助。
条件允许的情况下,提高免疫力使用胸腺肽效果更佳
免疫功能的调节除了可以通过饮食、运动等日常生活方式,还需要临床治疗尽快帮助我们恢复,如注射胸腺肽类的药物、干扰素等。
除了上面说到的提高免疫力的做法外,李先亮教授在央视科教频道《读书》栏目中还提到了可以使用胸腺肽来提高免疫力。

图源来自央视频道
那么,如何快捷方便地修复免疫系统,增强免疫力辅助后续治疗?口服胸腺蛋白肽粉不失为一个明智之选,内含胸腺蛋白肽,大豆肽粉,可增加免疫细胞储备,激活免疫系统。随着时令变化补充免疫力抗癌,事半功倍,抗癌是场持久战,坚持就能赢!
未来可期!细胞免疫疗法是攻克癌症的终极武器!
根据最新统计资料显示,相对于只接受手术、放疗、化疗的晚期肺癌、胃癌、肝癌等患者来说,辅助细胞免疫疗法能够让患者延长生存期,显著提高资料效果。究其原因,就在于细胞免疫疗法的几点优势:
1.手术后或错失手术时机的患者,都需要化疗和放疗,但化疗或放疗无法达到预期效果,唯有辅以细胞免疫疗法才能达到良好的效果。
2.在化疗、放疗间歇期细胞免疫疗法有协同抗肿瘤的作用,使患者对化疗和放疗的毒副作用更敏感,增强抗癌作用,提高肿瘤综合治疗效果。
3.细胞免疫疗法是恶性黑色素瘤、肾癌等对化疗、放疗敏感的特殊类型恶性肿瘤的潜在替代疗法。
4.结合细胞免疫疗法能明显提高肿瘤患者的免疫系统功能,有利于清除术后残留的癌细胞和微转移灶,明显降低局部复发和远处转移的发生几率。
5.通过体外扩增后,免疫细胞可直接杀伤肿瘤细胞或激发机体的肿瘤免疫反应,从而达到控制肿瘤复发转移的目的,从而延长患者生存期,提高生活质量。
6.与传统疗法相比,细胞免疫疗法更具有针对性,利用人体自身的免疫细胞来杀伤肿瘤,更安全,副作用更小。
扫描进患者病友群

肺癌|胃癌|肝癌|结直肠癌|胰腺癌
乳腺癌|脑瘤|淋巴瘤|儿童肿瘤等

相关推荐
肠癌患者找到"重生密码&quo
EGFR突变型患者在非小细胞肺癌中约占30%,在欧美患者中约占10%~20%,在亚洲患者中占比超过50%,是非小细胞肺癌的第二大致癌驱动因素。...
全球肿瘤医生网 2020-08-05

绝境逆袭!NY-ESO-1 TCR-T疗
EGFR突变型患者在非小细胞肺癌中约占30%,在欧美患者中约占10%~20%,在亚洲患者中占比超过50%,是非小细胞肺癌的第二大致癌驱动因素。...
全球肿瘤医生网 2020-08-05
结直肠癌六大治疗性疫苗重磅集结!最长控瘤
EGFR突变型患者在非小细胞肺癌中约占30%,在欧美患者中约占10%~20%,在亚洲患者中占比超过50%,是非小细胞肺癌的第二大致癌驱动因素。...
全球肿瘤医生网 2020-08-05
253例真实世界研究证实:益生菌联合IC
EGFR突变型患者在非小细胞肺癌中约占30%,在欧美患者中约占10%~20%,在亚洲患者中占比超过50%,是非小细胞肺癌的第二大致癌驱动因素。...
全球肿瘤医生网 2020-08-05
打一针激活抗癌免疫!肝癌治疗性疫苗大盘点
EGFR突变型患者在非小细胞肺癌中约占30%,在欧美患者中约占10%~20%,在亚洲患者中占比超过50%,是非小细胞肺癌的第二大致癌驱动因素。...
全球肿瘤医生网 2020-08-05
疾病控制率高达100%!2025奥希耐药
EGFR突变型患者在非小细胞肺癌中约占30%,在欧美患者中约占10%~20%,在亚洲患者中占比超过50%,是非小细胞肺癌的第二大致癌驱动因素。...
全球肿瘤医生网 2020-08-05








![[field:title/]](/uploads/allimg/20200224/1-2002241I5262J.jpg)
![[field:title/]](/uploads/allimg/20200224/1-2002241I3461D.jpg)
![[field:title/]](/uploads/allimg/20200224/1-2002241H94LK.jpg)
![[field:title/]](/uploads/allimg/20200224/1-2002241HKW34.jpg)
![[field:title/]](/uploads/allimg/20200224/1-2002241H619327.jpg)
![[field:title/]](/uploads/allimg/20200224/1-2002241H34H52.jpg)
![[field:title/]](/uploads/allimg/20200224/1-2002241H22IH.jpg)
![[field:title/]](/uploads/allimg/20200224/1-2002241G93O18.jpg)




